 Występująca średnio u około od 0,4 do 8% populacji dzieci choroba Scheuermanna dotyka zarówno chłopców i dziewczynki. Ciężka do wykrycia we wczesnym stadium, nieleczona może prowadzić do trwałych zmian w obrębie kręgosłupa.
Występująca średnio u około od 0,4 do 8% populacji dzieci choroba Scheuermanna dotyka zarówno chłopców i dziewczynki. Ciężka do wykrycia we wczesnym stadium, nieleczona może prowadzić do trwałych zmian w obrębie kręgosłupa.
Choroba Scheuermanna, zwana również popularnie młodzieńczą kifozą (z łac. kyphosis dorsalis iuvenilis), to jałowa martwica kręgosłupa polegająca na stopniowym obumieraniu zarówno tkanek kostnych, jak i chrzęstnych w obrębie kręgosłupa. Proces ten zachodzi na skutek przerwania naczyń krwionośnych zaopatrujących kości w krew, w skutek czego dochodzi do niedostatecznego ukrwienia tkanki kostnej. Postępująca choroba prowadzi do stopniowej deforacji kręgosłupa, polegającej na jego wygięciu ku tyłowi w odcinku piersiowym, lędźwiowym, bądź też w odcinku piersiowo-lędźwiowym. Warto przy tym zauważyć, że postępująca martwica kręgosłupa nie ma związku z obecnością bakterii, wirusów, czy też grzybów. Zdaniem naukowców, martwica kręgosłupa ma raczej podłoże genetyczne.
Choroba Scheuermanna – występowanie i przyczyny
Występująca zwyczajowo u młodzieży w wieku od 12 do 17 lat (choć zdarzają się przypadki zachorowań już u 9-letnich dzieci) choroba Scheuermanna spowodowana jest:
- zaburzeniami wzrostu trzonów kręgów, jak i ich klinowaceniem,
- występującymi zatorami i zakrzepami,
- zaburzoną odpornością,
- zaburzeniami hormonalnymi,
- licznymi przeciążeniami kręgosłupa,
- mikrourazami trzonów kręgów spowodowanymi między innymi upadkami dziecka, czy skokami,
- występującymi zaburzeniami endokrynologicznymi.
Jako czynnik zwiększający występowanie choroby, wskazywany jest również niedobór witaminy A, a także występowanie bocznego skrzywienia kręgosłupa.
Choroba Scheuermanna – objawy
W zależności od miejsca, w którym rozwija się choroba, spotkać możemy zróżnicowane objawy. I tak w przypadku, kiedy zmiany martwicze pojawiają się w obrębie odcinka piersiowo-lędźwiowego lub odcinka lędźwiowego, objawem wskazującym na obecność choroby będą płaskie plecy.
W przypadku zaś martwicy kręgosłupa w odcinku piersiowym objawami niepokojącymi są:
- pochylone do przodu barki ,
- okrągłe plecy, które w późnym stadium przyjmują postać garba,
- uwypuklenie brzucha połączone z wygięciem dolnej części kręgosłupa do przodu.
Niezależnie od umiejscowienia się choroby, chorzy zgłaszają również takie objawy, jak: tępy, rozlany ból zlokalizowany w piersiowym odcinku kręgosłupa, nasilający się zwłaszacza podczas siedzenia, stania, jak również po wysiłku fizycznym (bardzo często zdarza się, że po raz pierwszy ból związany z martwicą kręgosłupa pojawia się dopiero po 30 roku życia nasilając się u kobiet, zwłaszcza w okresie miesiączki). Bolesnym może być również pochylanie się do przodu, czy prostowanie.
Dzieci cierpiące na młodzieńczą kifozę skarżą się również na narastające zmęczenie. Dzieje się tak za sprawą postępującej krzywizny kręgosłupa, jak również występujących coraz częściej przykurczów zgięciowych zlokalizowanych w stawach biodrowych.
Opis diagnostyki
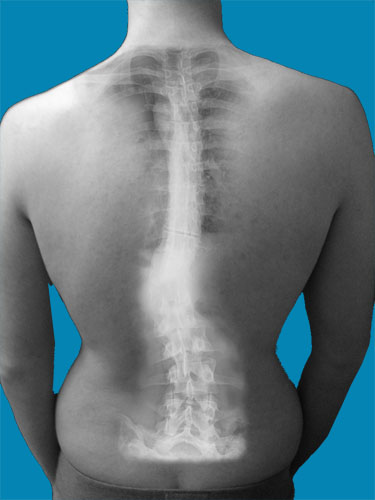
Co prawda w początkowej fazie choroba Scheuermanna jest trudną do zdiagnozowania, jednak pomocnymi mogą być w tym przypadku badanie RTG kręgosłupa, jak również wywiad z pacjentem. Jedynie 1% pacjentów borykających się z dolegliwością, poza widocznymi zmianami w obrębie kręgosłupa, cierpi również na dolegliwości neurologiczne.
W przypadku obrazu RTG na obecność jałowej martwicy kręgosłupa wskazywać mogą takie zniekształcenia, jak:
- zwężone tarcze znajdujące się między kręgami,
- nieregularne końce górnej i dolnej płytki trzonu,
- uwidocznione w RTG bocznym niefizjologiczne krzywizny kręgosłupa.
W przypadku wywiadu i badania chorego na uwagę zasługują:
- ograniczone ruchy w obrębie kręgosłupa i ból grzbietu,
- poziome ustawinie kosci krzyżowej z wspólwystępującą tzw. miednicą przeciążeniową,
- deformacja kifotyczna.
Zanim jednak lekarz podejmie ostateczną klasyfikację choroby, należy uprzednio wykluczyć choroby o podobnym obrazie klinicznym, czyli choroby infekcyjne kręgosłupa, okrągłe plecy, wrodzoną kifozę, czy kifozę towarzyszącą dziecięcej idiopatycznej osteoporozie.
Choroba Scheuermanna i sposoby jej leczenia
W zależności od stopnia zaawansowania choroby, stosowane są różne sposoby jej leczenia.
Wczesne stadium. W przypadku szybkiej interwencji i diagnozy, leczenie dziecka oparte jest na gimanstyce mającej na celu wzmocnienie gorsetu mięśniowego kręgosłupa. Przez jakiś czas dziecko porusza się w gorsecie ortopedycznym. W przypadku rehabilitacji stosowane są zabiegi w postaci: zabiegów cieplnych, masażu, pola elektromagnetycznego, jak również kinesiotapingu. Pomocnym może okazać się również pływanie (zalecanym jest pływanie na plecach, unikać należy pływania tzw. Żabką) lub wspinaczka skalna. Ważnym jest również odpowiednie poinstruowanie rodziców na temat odpowiedniego trybu życia dziecka, a także jego odżywiania. A zatem dziecko powinno unikać długich spacerów, długiego siedzenia w jednej pozycji, czy też siedzenia przy biurku. Ważnym jest stałe naprowadzanie dziecka na utrzymanie prawidłowej pozycji ciała. W przypadku diety, warto wzbogacić ją o produkty bogate w nabiał, owoce i warzywa.
Zaawansowane stadium. W przypadku, kiedy na skutek późnej diagnozy choroba zdążyła znacznie się rozwinąć, koniecznym będzie zastosowanie tzw. łóżeczka gipsowego, czyli inaczej mówiąc, specjalnego aparatu ortopedycznego, służącego do długotrwałego unieruchomienia kręgosłupa, a co za tym idzie, do jego odciążenia w pozycji leżącej. Po upływie od dwóch do trzech miesięcy (tyle wynosi średni okres unieruchomienia dziecka), mały pacjent zobligowany jest przez kolejnych kilka miesięcy do noszenia specjalnego gorsetu ortopedycznego. Przydatnymi mogą okazać się również niesteroidowe leki przeciwzapalne, a także leki przeciwbólowe.
Stan deformacji kręgosłupa. W przypadku późnej diagnozy, kiedy kości, jak i kręgi są już silnie zdeformowane, a ból znacznie nasilony, jedynym wyjściem jest leczenie operacyjne. Polega ono na tzw. uwolnieniu przednim mającym na celu poprawienie ruchomości kifozy. Czynności operacyjne połączone są również ze spondylodezą tylną (czyli stabilizacją kręgosłupa przy użyciu śrub, prętów, bądź płytek) i jego korekcją za pomocą instrumentarium kompresyjnego.