Dotykająca już blisko 350 tysięcy Polaków choroba, jaką jest reumatoidalne zapalenie stawów, w przypadku długotrwałego braku leczenia i braku odpowiedniej terapii prowadzi do kalectwa i zaburzenia sprawności ruchowej pacjenta.
Reumatoidalne zapalenie stawów (RZS – z łac. polyarthritis reumatoidea) znane również pod nazwą gościec przewlekle postępujący, bądź artretyzm, to choroba autoimmunologiczna, prowadząca, w przypadku braku leczenia, do zaburzeń w sprawności ruchowej pacjenta. Szacuje się, że dolegliwość dotyka już od 0,3 do 1,5% ogólnej populacji, a co roku przybywa od 8 do nawet 16 tysięcy nowych przypadków. Zwyczajowo choroba dotyka kobiety (trzykrotnie częściej niż mężczyzn) w wieku od 35 do 50 roku życia.
Ta układowa choroba tkanki łącznej, rozpoczyna się zwyczajowo od stanu zapalnego błony maziowej na skutek czego dochodzi do powstania nadżerek i destrukcji tkanek stawowych w związku z odcięciem chrząstki stawowej od płynu stawowego. W ten sposób, z czasem uszkodzeniu ulegają również ścięgna, ich pochewki, jak również więzadła i torebki stawowe, co prowadzi do zniekształcenia stawów, ograniczenia ich ruchomości, a nawet do kalectwa i śmierci pacjenta. RZS działa niekorzystnie nie tylko na stawy, ale w miarę postępu choroby, zmianom ulegają również poszczególne narządy, takie jak: serce, płuca, czy nerki. Dalszy postęp choroby niejednokrotnie prowadzi również do uszkodzenia układu nerwowego, zespołu Sjorgena, a także amyloidozy wtórnej.
RZS i jego przyczyny
Pomimo wielu badań przeprowadzanych pod kątem etiologii choroby, do dziś nie zdiagnozowano jej przyczyny. Domniema się, że za jej pojawienie odpowiedzialne mogą być takie czynniki, jak:
- czynniki genetyczne – w przypadku dziedziczenia genu HLA-DRB pacjent jest bardziej podatny na wystąpienie dolegliwości, choć oraz częściej wskazuje się, że koniecznym ku temu są również inne czynniki, jak infekcje, czy palenie papierosów,
- czynniki autoimmunologiczne – pobudzone do pracy limfocyty T uwalniają cytokiny prozapalne prowadząc od przyspieszenia transformacji stanu zapalnego w szybko postępujący. Dużą rolę odgrywają również limfocyty B prowadząc do produkcji autoprzeciwciał RF obecnych u około 80% chorych,
- przebyte infekcje ( w tym infekcje wirusowe) – liczne infekcje mogą prowadzić do reakcji autoimmunologicznej. Nie bez znaczenia jest też podobieństwo i zgodność tkankowa między genami HLA DRB1 i HLA-DRB4 (obecna często u pacjentów ze zdiagnozowanym reumatoidalnym zapaleniem stawów).
Reumatoidalne zapalenie stawów – objawy
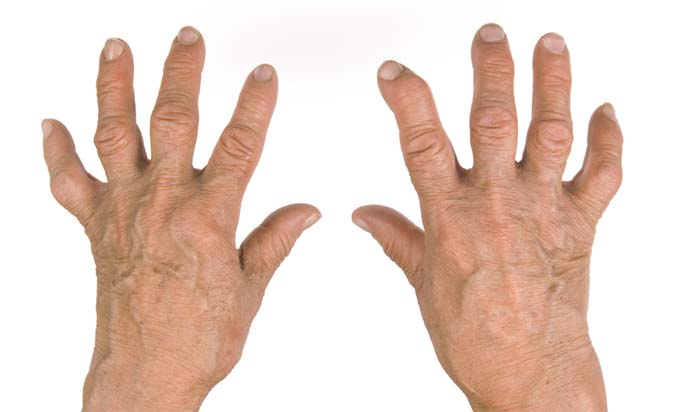
We wczesnej fazie choroby objawy zauważyć można po stronie małych stawów rąk i stóp, w postaci bólu i ich obrzęku występującego symetrycznie po obu stronach ciała. Niepokojącym objawem powinna być również poranna sztywność stawów, a także:
- stany podgorączkowe i gorączka,
- ogólne zmęczenie,
- nadmierne pocenie,
- brak apetytu,
- utrata wagi,
- mrowienie i drętwienie rąk,
- ciepłe i zaczerwienione okolice stawów.
Ze strony małych stawów z kolei zaobserwować można:
- ulnaryzację, czyli odgięcie łokciowe palców ręki,
- podwinięcie dłoniowe paliczków dalszych,
- zmiany w obrębie stawów w postaci tzw. „palca butonierkowego”, czy „łabędziej szyjki”.
Niepokojącym objawem wskazującym na stan chorobowy powinny być również guzki reumatoidalne, czyli nieduże zgrubienia występujące nie tylko pod skórą, ale również w niektórych narządach wewnętrznych (płucach, nerkach, sercu).
W przypadku zaawansowanej choroby zaobserwować można również:
- dystrofie mięśniowe,
- uszkodzenia stawu biodrowego, korzeni nerwowych,
- uszkodzenie rdzenia kręgowego.
Powikłania
Postępująca choroba może prowadzić między innymi do powstania torbieli Bakera.
Diagnoza
Diagnoza choroby może przebiegać w kilku etapach. Po pierwsze na podstawie klasyfikacji choroby zgodnie z kryteriami ACR (Amerykańskiego Towarzystwa Reumatologicznego). W tym przypadku lekarz bierze pod uwagę kilka czynników:
- zapalenie stawów rąk,
- trwająca co najmniej godzinę sztywność poranna stawów,
- zapalenie przynajmniej trzech 3 stawów,
- zapalnie stawów występujące symetrycznie,
- obecne guzki reumatoidalne,
- obecność czynnika reumatoidalnego RF w badaniu krwi,
- zmiany radiologiczne
Aby zdiagnozować dolegliwości pod kątem RZS koniecznym jest występowanie przynajmniej czterech czynników, przy czym cztery pierwsze winny utrzymywać się od co najmniej sześciu tygodni.
Badanie USG – kolejnym badaniem jest badanie usg. W obrazie zauważyć można nie tylko pogrubiałą, przerośniętą i obrzękniętą maziówkę, ale również ewentualne nadżerki.
Badanie RTG – uznawane za podstawowe badanie obrazowe w zdiagnozowaniu RZS badanie radiologiczne, wykaże w przypadku choroby uszkodzenia stawów, zwężenie szpary stawowej, jak również geody czy nadżerki. Widoczną może być również osteoporoza przystawowa i odwapnienie kości.
Badanie krwi – najczęściej przeprowadza się badanie na obecność czynnika reumatoidalnego RF, a także OB i czynnik CRP (im wyższe stężenie, tym ostrzejszy stan zapalny).
Leczenie
Leczenie w przypadku RZS przede wszystkim polega na odciążeniu zmienionych chorobowo stawów, jak również na odpowiednio dobranych ćwiczeniach i rehabilitacji (mowa tu o zabiegach – krioterapii, masażach, laseroterapii, czy jonoforezie).
Wprowadzone powinno być również leczenie farmakologiczne metotreksatem (MTX), a w przypadku nietolerancji na lek, należy włączyć sulfasalazyny lub leflunomid i działające przeciwzapalnie i immunosupresyjnie glikokortykosteroidy (GKS). Wskazanym jest również leczenie uzdrowiskowe.